Постковидная реабилитация является важной частью процесса восстановления после перенесенного заболевания COVID-19. Вирус может оказать серьезное воздействие на организм, оставив после себя последствия, которые требуют специального вмешательства и восстановительных процедур. Эксперты рекомендуют заниматься реабилитацией под контролем специалистов, чтобы достичь наилучших результатов.
Этапы постковидной реабилитации включают несколько ключевых моментов, каждый из которых направлен на улучшение функционального состояния организма и повышение его адаптивных возможностей. Первый этап это активные физические упражнения, которые помогают восстановить силу и гибкость. Пациенты выполняют специальные комплексы упражнений под наблюдением врача или физиотерапевта.
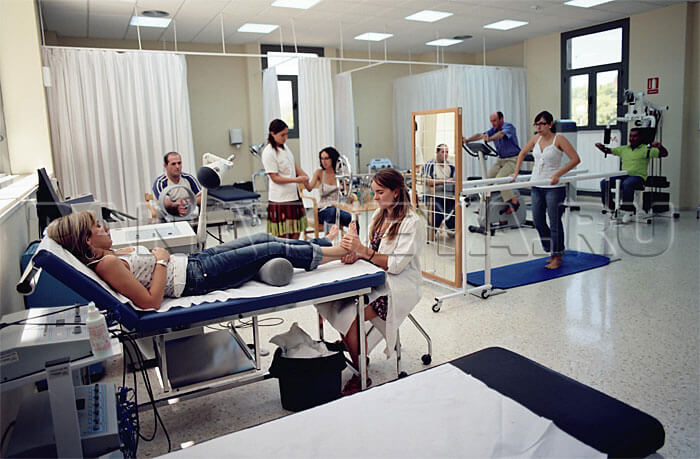
Постковидная реабилитация также включает физиотерапию и лечебный массаж которые способствуют улучшению кровообращения и снятию мышечной напряженности. Ортезы и специальные аппараты могут использоваться для поддержки восстановления определенных частей тела. Важно отметить, что каждый пациент имеет индивидуальные потребности, поэтому программы реабилитации разрабатываются с учетом конкретной ситуации и состояния пациента.
Общение с психологом или специалистом по реабилитационной психологии также может быть включено в программу постковидной реабилитации. Это помогает справиться с психологическими последствиями болезни, такими как стресс, тревога и депрессия. Специалисты помогут пациенту осознать свои эмоции и разработать стратегии для их эффективного управления.
Как проходит постковидная реабилитация? Этапы и особенности
- Оценка состояния пациента. Первый шаг в постковидной реабилитации – оценка текущего состояния пациента. На этом этапе определяют степень воздействия вируса на организм, выявляют проблемные зоны и особенности пациента. Это позволяет разработать индивидуальный план реабилитации, учитывающий все его потребности.
- Физическая реабилитация. Основной упор в постковидной реабилитации делается на физическое восстановление. Пациенты могут столкнуться с различными проблемами: ухудшение физической выносливости, мышечная слабость, потеря функциональности легких и сердца. Специалисты разрабатывают индивидуальные тренировки с учетом состояния пациента и его физической подготовки.
- Дыхательная гимнастика. Вирус, поражая органы дыхания, может привести к нарушению их функций. Для улучшения дыхательной системы и восстановления ее работоспособности пациентам назначают дыхательную гимнастику. Это позволяет укрепить мышцы грудной клетки, улучшить кровообращение и легочную вентиляцию.
- Психологическая поддержка. После перенесенной болезни пациенты часто испытывают стресс, депрессию и тревогу. Поэтому психологическая поддержка имеет важное значение в постковидной реабилитации. Специалисты помогают пациентам справиться с эмоциональными и психологическими трудностями, разрабатывая стратегии расслабления, медитации и позитивного мышления.
- Диетическое питание. Восстановление после COVID-19 требует правильного питания. Диетологи разрабатывают индивидуальные рационы, учитывая питательные вещества, в которых нуждается организм пациента. Правильное питание помогает укрепить иммунную систему, улучшить работу органов и восстановить общую энергию организма.
Индивидуальный подход, комбинирование различных методов и постепенное увеличение нагрузки – основные принципы постковидной реабилитации. Специалисты помогают пациентам вернуть прежнюю активность и здоровье, а также предоставляют им необходимую информацию и ресурсы для длительного восстановления.
Что такое постковидная реабилитация?
Основная цель постковидной реабилитации заключается в восстановлении физической и психологической функциональности пациента, улучшении его качества жизни и достижении оптимальной реабилитации.
Первоначально постковидная реабилитация может быть направлена на восстановление физической активности, возвращение к нормальной работе дыхательной и сердечно-сосудистой системы. Пациентам может быть предложена специальная физиотерапия, включающая упражнения, занятия физической культурой и медицинскую гимнастику.
Важной составляющей постковидной реабилитации является психологическая поддержка. Последствия инфекции могут сильно повлиять на психическое состояние пациента, поэтому необходимо обеспечить ему профессиональную помощь в восстановлении эмоционального и психического благополучия.
Также важным аспектом постковидной реабилитации является медикаментозная терапия. Врачи могут назначить лекарства, направленные на улучшение состояния органов и систем, а также облегчение симптомов и проявлений COVID-19.
Постковидная реабилитация требует индивидуального подхода к каждому пациенту, учитывая его особенности заболевания, возраст, состояние здоровья и прочие факторы. Комплексный подход к восстановлению позволяет пациентам справиться с последствиями COVID-19 и вернуться к своей обычной жизни.
Определение и цель
Значимость реабилитации после COVID-19
COVID-19 пандемия оказала серьезное воздействие на здоровье людей по всему миру. Даже после того, как инфекция была побеждена, многие столкнулись с долгосрочными последствиями этого заболевания. Постковидная реабилитация играет важную роль в восстановлении пациентов и возвращении им к полноценной жизни.
Определенные группы людей, переболевших COVID-19, испытывают множество проблем, например, проблемы со здоровьем легких, сердца, почек, нервной системы и многие другие. Реабилитация помогает разрешить эти проблемы и улучшить качество жизни пациентов.
Первый этап постковидной реабилитации — это оценка состояния пациента. Специалисты проводят исследование всех систем организма, чтобы определить характер и степень повреждений. На основании этой оценки разрабатывается индивидуальный план лечения и восстановления.
Второй этап — это физиотерапия и реабилитационные упражнения. Физическая активность играет ключевую роль в восстановлении функций организма, улучшении кровообращения и общей физической формы. Это может включать в себя различные виды упражнений, массаж, ЛФК и другие методы воздействия.
Третий этап — это психологическая поддержка и консультирование. Многие пациенты, переболевшие COVID-19, страдают от посттравматического стрессового расстройства и депрессии. Психологическая помощь помогает им справиться с эмоциональными и психологическими трудностями, а также адаптироваться к изменениям в их жизни.
Четвертый этап — этап медицинского наблюдения и контроля. Восстановление после COVID-19 может занимать много времени, поэтому важно постоянное медицинское наблюдение и контроль за состоянием пациента. Это помогает выявить и предотвратить возможные осложнения, а также скорректировать и дополнить индивидуальный план лечения.
В целом, реабилитация после COVID-19 является неотъемлемой частью восстановления полноценного здоровья и функциональности организма. Она помогает пациентам вернуться к нормальной жизни, справиться с последствиями заболевания и добиться максимального уровня жизненной активности.
Таким образом, постковидная реабилитация имеет огромное значение для всех, кто перенес COVID-19, включая как тех, кто столкнулся с тяжелыми последствиями заболевания, так и тех, кто перенес его в легкой форме.
Этапы постковидной реабилитации
1. Медицинское наблюдение
Первый этап постковидной реабилитации связан с постоянным медицинским наблюдением. Обследования проводятся для оценки общего состояния пациента и выявления возможных осложнений после COVID-19. Врачи могут назначать дополнительные исследования для определения состояния органов и систем организма.
2. Физиотерапия и реабилитационные упражнения
Физиотерапия и реабилитационные упражнения играют важную роль в постковидной реабилитации. Физиотерапевты разрабатывают индивидуальные программы для восстановления функций организма и укрепления иммунитета. Упражнения могут включать мобильность, растяжку, упражнения для укрепления мышц и восстановления дыхательной функции.
3. Психологическая поддержка
После перенесенного COVID-19 пациенты могут испытывать психологические проблемы, такие как стресс, тревога и депрессия. Психологическая поддержка является неотъемлемой частью постковидной реабилитации. Консультации с психологом помогут пациентам справиться с эмоциональными трудностями и вернуться к обычной жизни.
4. Прием лекарственных препаратов
Врачи могут назначать лекарственные препараты для устранения осложнений после COVID-19, таких как воспаление легких или проблемы с сердцем. Принимать лекарства необходимо в строго соответствии с рекомендациями врача.
5. Балансирование активности и отдыха
Важным этапом постковидной реабилитации является балансирование активности и отдыха. Пациентам рекомендуется постепенно увеличивать физическую активность, но при этом учитывать свои возможности и не перегружать себя. Регулярные перерывы и отдых помогут организму восстанавливаться и избежать утомления.
6. Правильное питание и укрепление иммунитета
Правильное питание и укрепление иммунитета являются неотъемлемой частью постковидной реабилитации. Врачи рекомендуют увеличить потребление пищи, богатой витаминами и минералами, чтобы помочь организму восстановиться и бороться с возможными осложнениями. Укрепление иммунитета может происходить с помощью витаминных комплексов и здорового образа жизни.
Для полноценной и эффективной постковидной реабилитации необходимо следовать всем рекомендациям врачей и регулярно посещать консультации и обследования. Каждый этап этого процесса важен для полного восстановления после COVID-19.
Диагностика и анализ состояния организма
Для эффективной постковидной реабилитации важно провести диагностику и анализ состояния организма пациента. Это позволяет определить все особенности и потребности индивидуального случая, а также разработать наиболее эффективную программу реабилитации.
Основными методами диагностики являются:
Медицинский осмотр и анамнез. Врач проводит подробное обследование пациента, выясняет его медицинскую историю, предшествующие заболевания и лечение.
Лабораторные исследования. Проводятся анализы крови, мочи и других биологических жидкостей, которые позволяют оценить общее состояние организма, уровень воспалительных процессов и других патологических изменений.
Инструментальные исследования. Включают в себя рентгенографию, ультразвуковое исследование, магнитно-резонансную томографию и другие методы, которые помогают исследовать структуру и функции органов и систем организма.
Функциональные исследования. Они включают электрокардиографию, электроэнцефалографию и другие методы, которые позволяют оценить работу сердечно-сосудистой и нервной системы.
При проведении анализа состояния организма учитываются также физические, психологические и социальные факторы. Анализировать можно такие аспекты, как уровень физической активности, психоэмоциональное состояние, качество сна, сознательное участие в планировании реабилитационных мероприятий.
После диагностики и анализа состояния организма формируется индивидуальная программа постковидной реабилитации. Она включает в себя комплексные мероприятия, направленные на восстановление и развитие физической и психологической функций организма пациента.
Результаты обследования органов и систем
В процессе постковидной реабилитации пациентам рекомендуется проведение обследования органов и систем для оценки и контроля их состояния. Это позволяет выявить возможные последствия заболевания, а также определить пути и методы восстановления здоровья.
Один из ключевых этапов обследования – проведение лабораторных исследований. Часто пациентам назначают общий анализ крови, который позволяет оценить уровень гемоглобина, количество эритроцитов и лейкоцитов, скорость оседания эритроцитов и другие показатели. Также может быть назначен биохимический анализ крови, включающий определение уровня глюкозы, белков, ферментов и других веществ.
Для оценки работы сердца и сосудов проводят ЭКГ (электрокардиографию), которая позволяет выявить нарушения ритма и проводимости сердца. Также может быть назначено УЗИ сердца – ультразвуковое исследование, которое дает возможность оценить структуру сердца, работу клапанов и функциональное состояние сердечной мышцы.
Обследование легких может включать проведение спирометрии – исследование функции внешнего дыхания, которое позволяет оценить объемы легких и скорость их заполнения и опорожнения. Дополнительно может быть назначено рентгенография легких, компьютерная томография или другие виды обследования в зависимости от показаний.
Обследование желудочно-кишечного тракта может включать фиброгастроскопию – исследование верхних отделов желудочно-кишечного тракта с помощью гастроскопа, а также колоноскопию – исследование области толстого кишечника. Также может быть проведено ультразвуковое исследование желудка и других органов.
Кроме того, пациентам может быть назначено обследование почек, печени, нервной системы и других органов и систем в соответствии с их индивидуальными потребностями и показаниями.
- Лабораторное исследование крови – определение уровня гемоглобина, эритроцитов, лейкоцитов, скорости оседания эритроцитов и других показателей.
- ЭКГ – проведение электрокардиографии для оценки работы сердца.
- УЗИ сердца – ультразвуковое исследование, позволяющее оценить структуру сердца.
- Спирометрия – исследование функции внешнего дыхания.
- Фиброгастроскопия – исследование верхних отделов желудочно-кишечного тракта.
- Колоноскопия – исследование области толстого кишечника.
- УЗИ желудка и других органов.
Оценка функциональных возможностей организма
Еще один метод оценки функциональных возможностей – измерение скорости ходьбы. Пациенту предлагается пройти определенную дистанцию на заданной скорости, и результаты измеряются специальными датчиками. Сравнивая полученные данные с нормативами, можно определить, насколько восстановилась подвижность пациента и какие дополнительные меры необходимы для его реабилитации.
- Также, для оценки функциональных возможностей организма может быть использован тест шести минут ходьбы. Пациенту предлагается пройти как можно большую дистанцию за шесть минут. На протяжении теста специалисты наблюдают за пульсом и давлением пациента, а также за его общей физической выносливостью. По результатам теста можно определить уровень физической активности и подвижности организма.
- Пробный шаг – это еще один метод оценки функциональных возможностей. Пациенту предлагается сделать один пробный шаг и определить, насколько они затруднены. По результатам этого теста специалисты могут оценить степень нарушения двигательных функций и разработать соответствующую программу реабилитации.
Все эти методы оценки функциональных возможностей организма помогают определить текущее состояние пациента, а также разработать программу реабилитации, которая будет максимально эффективна в его случае.
Индивидуальная программа реабилитации
Постковидная реабилитация включает в себя разработку индивидуальной программы, которая составляется с учетом состояния пациента, наличия симптомов и возможности преодолеть последствия COVID-19. Индивидуальная программа реабилитации рассчитывается на основе комплексного подхода к восстановлению всех систем и функций организма.
На первом этапе разработки индивидуальной программы реабилитации проводится анализ состояния пациента. Врачи оценивают наличие физических и психологических изменений, проводят функциональные исследования и лабораторные анализы. На основе полученных данных определяются цели и задачи программы реабилитации, которые максимально соответствуют потребностям пациента.
Второй этап включает в себя выбор методов и процедур, которые будут использоваться в рамках индивидуальной программы реабилитации. Обычно включены физиотерапевтические процедуры, массаж, ЛФК, тренировки с использованием специализированного оборудования. Важным компонентом программы является психологическая поддержка, которая помогает пациенту справиться с эмоциональным стрессом, связанным с заболеванием.
Третий этап — реализация выбранных методов и процедур. Программа реабилитации рассчитывается на определенное время, в течение которого пациент проходит различные процедуры и занятия. Следование индивидуальной программе реабилитации помогает улучшить физическое и психологическое состояние пациента, а также ускоряет процесс восстановления.
Важно отметить, что индивидуальная программа реабилитации может быть изменена в процессе, если появятся новые симптомы или потребности пациента. Это делается для того, чтобы обеспечить максимальную эффективность процесса восстановления.
Индивидуальная программа реабилитации является неотъемлемой частью постковидной реабилитации и позволяет каждому пациенту получить необходимое восстановление в соответствии со своими потребностями.
Назначение лечебных процедур и упражнений
Основной целью лечебных процедур и упражнений является постепенное возвращение к нормальной активности и предотвращение возможных осложнений. Он помогает укрепить организм и вернуться к прежней жизни максимально полноценно.
В зависимости от индивидуальных особенностей и степени тяжести состояния, врач может назначить следующие процедуры и упражнения:
- Дыхательная гимнастика. Восстановление легких и дыхательной функции является важным аспектом постковидной реабилитации. Дыхательные упражнения помогут улучшить снабжение органов кислородом и укрепить иммунную систему.
- Регулярные физические упражнения. Физическая активность помогает восстановить силу, гибкость и координацию движений после болезни. Небольшие тренировки, такие как ходьба, занятия йогой или плавание, способствуют улучшению общего состояния организма.
- Массаж и физиотерапия. Лечебный массаж и физиотерапевтические процедуры способствуют улучшению кровообращения, укреплению мышц и суставов, а также уменьшению болевых ощущений. Эти методы помогают восстановить функции тела и вернуться к активной жизни.
- Психологическая поддержка. После перенесенного COVID-19 многие пациенты испытывают физическое и эмоциональное истощение. Психологическая поддержка, включая консультации и психотерапию, помогут справиться с постковидным стрессом и тревогой, улучшить настроение и психологическое состояние.
Важно отметить, что назначение и интенсивность лечебных процедур и упражнений должны осуществляться под наблюдением врача. Только специалист может определить оптимальный план восстановления, учитывая индивидуальные особенности каждого пациента.
Внимательное выполнение лечебных процедур и регулярные упражнения помогут пациентам справиться с последствиями COVID-19 и вернуться к полноценному образу жизни.
Рекомендации по питанию и образу жизни
При проведении постковидной реабилитации особое внимание следует уделить правильному питанию и здоровому образу жизни. Диета должна быть сбалансированной и обеспечивать организм всеми необходимыми питательными веществами.
| Рекомендации по питанию | Рекомендации по образу жизни |
|---|---|
|
|
Соблюдение рекомендаций по питанию и образу жизни поможет улучшить качество реабилитационного процесса и повысить общую жизненную активность.
Особенности постковидной реабилитации
- Индивидуальный подход: каждый пациент нуждается в уникальной программе реабилитации, учитывающей его состояние и особенности заболевания.
- Многосторонний характер: постковидная реабилитация охватывает не только физическое, но и психологическое восстановление после заболевания.
- Постепенный подход: восстановление после COVID-19 требует времени и терпения, поэтому реабилитация осуществляется поэтапно, в соответствии с показателями пациента.
- Комплексное воздействие: программы реабилитации включают физиотерапию, лечебную физкультуру, психотерапевтическую помощь, диетологические рекомендации и другие методы восстановления.
- Обучение самозаботе: пациентам предоставляется информация и навыки, которые помогут им самостоятельно справиться с остаточными эффектами заболевания и предотвратить возможные осложнения.
- Регулярность занятий: реабилитация требует регулярных занятий и выполнения предписанных упражнений и процедур, чтобы достичь наилучших результатов.
- Мониторинг состояния: в процессе реабилитации важно постоянно отслеживать изменение состояния пациента, чтобы корректировать программу и адаптировать ее к его потребностям.